Dossier
Auf den Kopf gestellt
Diagnose: Hirntumor. Das Leben steht still, nichts ist mehr wie vorher. Ein Betroffener, ein Krebsforscher und ein Neurologe sprechen über Schock, Angst und Unsicherheit.
Stellen Sie sich doch bitte kurz vor.
Sebastian Schief: Ich bin Soziologe, 52 Jahre alt. Arbeite hier am Departement für Sozialarbeit, Sozialpolitik und globale Entwicklung. Im Juni 2020 wurde bei mir im Rahmen von Untersuchungen aufgrund eines epileptischen Anfalls ein Hirntumor festgestellt.
Jean-Marie Annoni: Ich bin Neurologe, arbeite hier an der Uni und am Kantonsspital.
Curzio Rüegg: Ich habe in Basel Medizin studiert. Über die Immunologie bin ich schliesslich am CHUV in Lausanne zur Brustkrebsforschung gekommen. Seit 2010 bin ich wie Jean-Marie Annoni an der Medizinischen und Naturwissenschaftlichen Fakultät tätig.
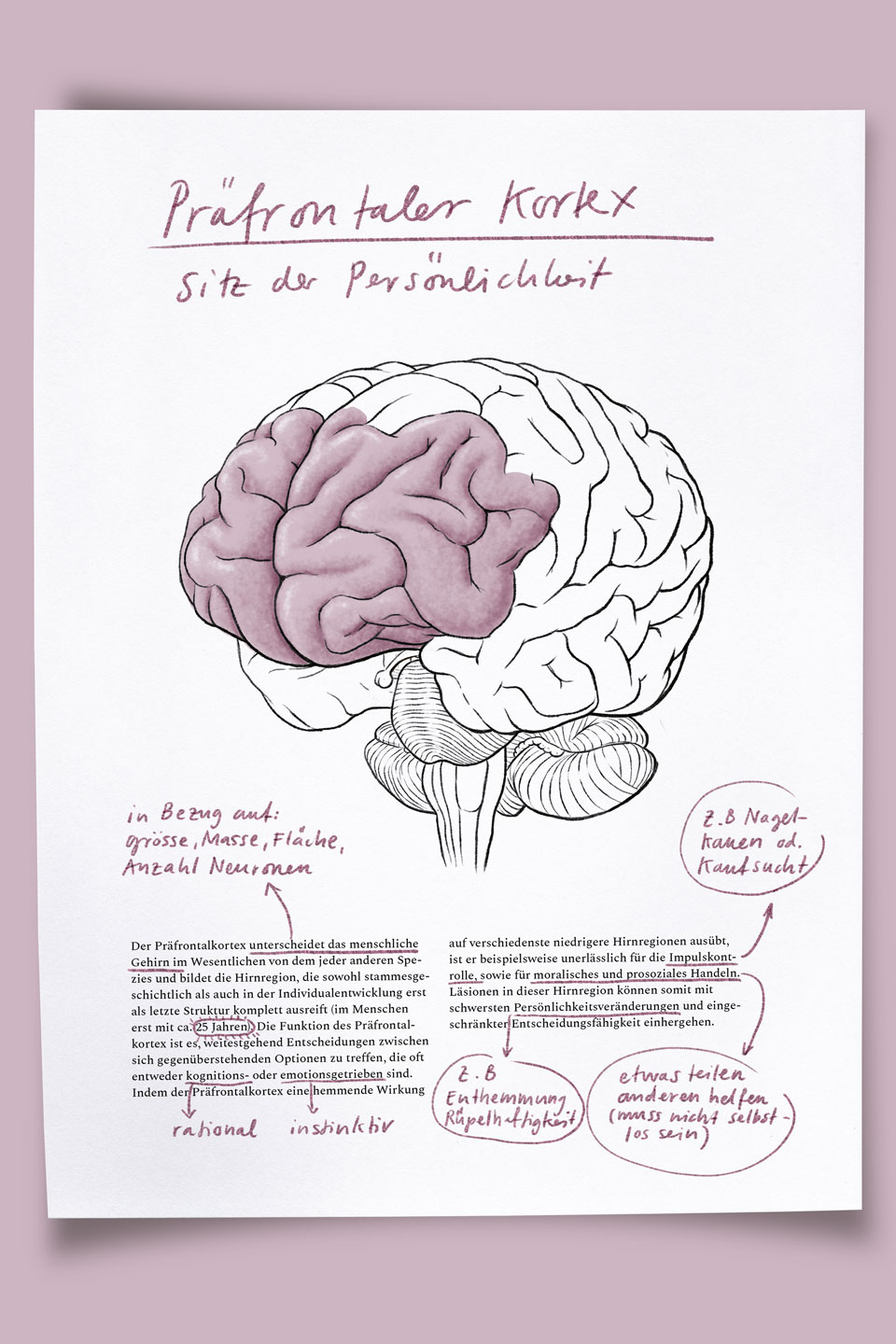
Wenn wir schon beim Vorstellen sind: Welche Arten von Hirntumoren gibt es?
Curzio Rüegg: Die häufigsten Hirntumore entstehen nicht im Hirn selber, sondern woanders im Körper und wandern dann ins Hirn, wo sie Metastasten bilden. Dann gibt es jene, die innerhalb des Schädels entstehen, wie etwa die Meningiome. Die häufigste Art unter den Primärtumoren sind die Gliome.
Man unterscheidet also in erster Line zwischen Primär- und Sekundärtumoren.
Jean-Marie Annoni: Genau. Primärtumore sind die Extrahirntumore und die Intrahirntumore. Wandern Metastasen ins Gehirn, spricht man von Sekundärtumoren. Das Problem ist, dass man Hirntumore häufig ziemlich spät findet. Manchmal verändert sich die Persönlichkeit von jemandem, man denkt zuerst, die Person sei betrübt oder depressiv – dabei ist es ein Tumor, der auf ein Hirnareal drückt. Als Kliniker bin ich zufrieden, wenn sich ein Hirntumor mit einem epileptischen Anfall ankündet, das heisst, in einem frühen Stadium. Wenn sich Persönlichkeitsveränderungen zeigen, hat das Hirn manchmal schon über eine lange Zeit kompensiert und der Tumor ist vielfach schon weiter fortgeschritten.
Sebastian Schief, Sie erlitten im Juni letzten Jahres einen epileptischen Anfall.
Sebastian Schief: Das war verrückt. Ich sitze um die Mittagszeit auf meinem Sofa und schaue fern. Eine Diskussionssendung. Ich höre zu und habe plötzlich das Gefühl, einen brillanten Gedanken dazu zu haben. Dann sagt die nächste Person etwas, ich habe wieder das Gefühl, einen aussergewöhnlich brillanten Gedanken dazu zu haben. Das hat sich noch ein drittes Mal wiederholt – dann bin ich weg. 20 bis 30 Minuten später wache ich auf, die Ambulanz ist da, meine Frau neben mir. Freunde von uns sind da. Das Verrückte daran ist, dass ich mit den Leuten gesprochen habe. Aber ich kann mich nicht daran erinnern. Mein Körper war offenbar komplett starr, ich habe mich gegen Hilfe gewehrt. Dann bin ich mit der Ambulanz ins Kantonsspital gebracht worden, wurde durchgetestet. Anschliessend durfte ich mit dem Taxi wieder nach Hause.
Und dann?
Sebastian Schief: Ich sagte mir: «Shit happens.» Ich mache jetzt noch dieses EEG, das MRI und die Ärztin sagt mir am Freitag: «Alles halb so wild.» So kam es aber nicht. Aber so denkt der Mensch halt. Die Soziologen nennen das Normalitätserwartung. Wir erwarten, dass morgen alles so ist, wie es heute ist. So leben wir. Dass so etwas passieren kann, damit rechnen wir nicht.
Wie lange hat es denn gedauert, bis Sie die Diagnose erfahren haben?
Sebastian Schief: Den epileptischen Anfall hatte ich an einem Sonntag. Die Woche darauf wurden Tests gemacht und am Freitag habe ich erfahren, dass auf dem MRI etwas ist, das da nicht hingehört. Die Ärztin zeigte mir auf dem MRI einen kleinen grauen Punkt. Es war klar: Das verheisst nichts Gutes. Ich dachte, ich falle vom Stuhl. Buchstäblich. Dieses absolut lähmende Gefühl, dieser komplette Ausnahmezustand, hat vier Monate angehalten.
Jean-Marie Annoni: Sie haben den Moment angesprochen, als die Ärztin Ihnen sagte: «Da ist etwas.» Als Arzt habe ich immer den Eindruck, dass alles, was danach kommt, nicht mehr aufgenommen wird. Der Schock ist so gross. Wäre es besser gewesen, mit der Diagnose noch zu warten?
Sebastian Schief: Auf keinen Fall. Wenn mir jemand erzählt hätte, dass man bei mir vor drei Wochen einen Hirntumor gefunden hat… dann wäre ich, freundlich gesagt, sehr unzufrieden gewesen. Meine Ärztin am Kantonsspital, Dr. Andrea Humm, hat das absolut richtig gemacht.
Curzio Rüegg: Wir sind gar nicht in der Lage, eine solche Diagnose von einem Moment zum andern aufzunehmen und zu verarbeiten. Konnten Sie in dieser Zeit mit jemandem sprechen – zusätzlich natürlich zur Familie?
Sebastian Schief: Ich konnte gar nicht anders, als es mitzuteilen. Es war mir völlig unmöglich so zu tun, als sei alles in Ordnung. Aber was das Annehmen angeht: Ich weiss nicht, wie man eine solche Diagnose annehmen kann. Ich habe es erlebt, ich weiss, was das für mich bedeutet, habe mein Testament geschrieben, eine Patientenverfügung verfasst, meine Konten überschrieben – aber ich weiss nicht, wie man das annimmt. Ich bin Atheist. Ich glaube nicht daran, dass das irgendwie einen Sinn hat. Ich kann versuchen, damit umzugehen. Aber ich habe keine Ahnung, wie man das annimmt.
Jean-Marie Annoni: Sie erlebten einen wahren Kataklysmus Ihres Ichs. Ça touche le self. Man kämpft nicht nur gegen den Tumor, sondern auch, um seine Persönlichkeit zu bewahren. Haben Sie den Tumor jetzt als Teil von sich selber angenommen – oder ist es ein Fremdkörper geblieben?
Sebastian Schief: Es ist nicht Teil von mir geworden. Absolut nicht. Das meine ich: Ich kann das nicht annehmen. Für mich ist das jetzt wieder weg. Und es kommt hoffentlich nicht wieder. Ich will nicht lernen «damit zu leben». Und trotzdem ist mein Konzept, mein Leben, absolut nichts mehr wie vorher.
Was hat sich verändert?
Sebastian Schief: Na ja, man hat so Ideen. Pläne. Meine Frau ist Amerikanerin und wir haben vor, früher oder später in die USA zu ziehen. Und dann sitzt du plötzlich da und denkst, dass du das jetzt vielleicht nicht mehr machen kannst. Das hat mich am stärksten getroffen.
Wieviel Zeit verging zwischen der Diagnose und der operativen Entfernung des Tumors?
Sebastian Schief: Am 7. Juni 2020 hatte ich den epileptischen Anfall, am 17. August wurde ich operiert.
Haben Sie diese Zeit vor der OP gebraucht?
Sebastian Schief: Gute Frage. Ich habe mich das selber gefragt. Wäre ich besser dran gewesen, wenn ich eine Woche nach der Diagnose operiert worden wäre? Gleichzeitig ist es so, wie wenn man mit dem Flugzeug 14 Stunden rund um die halbe Welt fliegt. Man braucht eine gewisse Zeit, bis man angekommen ist. Ich habe Zeit gebraucht, um mit meinem Bewusstsein auch nur in die Nähe dieser neuen Erkenntnis zu kommen. Habe viel Zeit verbracht in Gesprächen am Inselspital – auch mit meinem Arzt Dr. Claudio Pollo. Die haben alle hervorragende Arbeit geleistet.
Was haben Sie gemacht in diesen zwei Monaten? Lange Spaziergänge? Informationssuche auf Google?
Sebastian Schief: Es war total absurd. Weil ich ja seit März schon im Homeoffice war. Ich war also eh daheim, in der Unterstadt von Freiburg. In diesen zwei Monaten habe ich mich noch stärker zurückgezogen. Was das Googeln angeht: Als ich die Diagnose schriftlich erhalten habe, besuchte ich auf der Website des Inselspitals eine Seite zu Gliomen und deren Behandlung. Und da fand ich dann auch diese Überlebensrate. Das war für mich absolut verheerend. Hat mich weggehauen. Danach habe ich das nie mehr gemacht.
Wie wurden Sie auf die OP vorbereitet? Gab es ein Worst-Case-Szenario?
Sebastian Schief: Das Worst-Case-Szenario war natürlich, dass ich sterbe. Mir wurde auch gesagt, dass es nicht sicher ist, ob sie das gesamte Ding erwischen, weil es eben nahtlos ins Gehirn übergeht. Das wurde mir am Freitag erklärt, vor der OP am Montag. Vier Ärzte waren anwesend. Es war schrecklich. Ich war völlig am Ende.
Curzio Rüegg: Ein Ereignis im Ereignis.
Sebastian Schief: Ganz genau. Ein Tiefpunkt.
Sie hatten Angst zu erblinden. Bestand diese Gefahr?
Sebastian Schief: Nein... Ich habe mir das eingebildet. Der Sehnerv befand sich ziemlich nahe am Tumor, wenn ich nicht irre. Aber die Ärzte waren sich relativ sicher, dass, wenn irgendwas zerstört würde, dann wäre es die Peripherie des linken oberen Bereiches im Auge. Und das ist dann tatsächlich auch eingetroffen. Es ist eine Sache, was passieren kann und eine völlig andere Sache, welche Form von Angst man entwickelt. Ich hatte natürlich Angst zu sterben. Aber hinzu kam eben auch die Angst, aufzuwachen und nichts mehr sehen zu können.
Können Sie sich an den Moment erinnern, als Sie nach der OP aufgewacht sind?
Sebastian Schief: Ich kann mich nicht an den Moment erinnern, als ich das erste Mal aufgewacht bin. Meine Frau hat mir aber erzählt, dass die Pflegenden im Inselspital mich angesprochen und ich auf Englisch geantwortet habe. Da wussten sie natürlich erst nicht, ob etwas nicht stimmt. Bis sie dann gemerkt haben, dass ich wohl mit meiner Frau sprechen will – die ist ja englischer Muttersprache.
Sie konnten sehen.
Sebastian Schief: Ja, ich konnte sehen! Mir ging es recht gut. Natürlich habe ich Medikamente gekriegt, weil ich sehr starke Schmerzen hatte auf der Seite, wo der Tumor entfernt worden war. Emotional war ich ein Wrack. Bin ich teilweise immer noch.
Die Operation ist aber sehr gut verlaufen.
Sebastian Schief: Ja, zum Glück. Aber die Unsicherheit war noch da. Noch wusste man nicht, was das genau für ein Tumor ist. Dazu musste er erst noch analysiert werden. Um entscheiden zu können, ob ich weitere Therapien brauche, wie Chemo oder Bestrahlung. Es gibt ja vier Grade, in die man diese Tumoren unterteilt. Meiner war dann ein Grad II Oligodendrogliom. Das heisst, es wächst nicht aggressiv.
Hat es Ihnen geholfen, dass der Feind einen Namen hatte?
Sebastian Schief: Oh ja, das war eine grosse Erleichterung für mich. Zu wissen: okay, wenn dieses oder jenes passiert, dann geht es so und so weiter. Wenn das nächste MRI etwas zeigt, dann wären die nächsten Schritte klar. Ich weiss jetzt auch, dass der Tumor kein schnellwachsender ist, er ist also nicht unmittelbar lebensgefährlich. Das fand ich sehr beruhigend. Ich konnte zum ersten Mal wieder durchatmen.
Jean-Marie Annoni: Wichtig ist, dass es ein Typ II ist. Und dass die Symptome sehr früh aufgetreten sind. Die Tatsache, dass Herr Schief einen geringfügigen Sehverlust in der linken Peripherie zurückbehalten hat, zeigt, dass wahrscheinlich auch eine Marge um den Tumor herum herausgeschnitten wurde. Das ist gut. Damit verringert sich das Risiko einer Infiltration.
Haben Sie das Gefühl, die OP hätte ihre Persönlichkeit verändert?
Sebastian Schief: Ich denke, meine Persönlichkeit hat sich nicht verändert, weil ich eine Hirnoperation hatte, sondern weil ich mich verändert habe. Es wäre naiv zu glauben, dass ich einfach so weitermachen kann wie vorher. Ich muss mir einiges überlegen – an diesem Punkt stehe ich jetzt und insofern ist das eine Veränderung meiner Persönlichkeit. Ein Arzt hat mir gesagt: «Du hast eine zweite Chance bekommen, achte auf dich und halte den Ball flach.»
Was heisst das für Sie?
Sebastian Schief: Ich muss mir Grenzen setzen, eben auf mich achten. Bislang habe ich immer sehr viel gearbeitet. Auch sehr, sehr gerne. Aber ich kann nicht so weitermachen. Das habe ich gemerkt, als ich im Oktober, sechs Wochen nach der Operation, einen Probevortrag gehalten habe vor 30 Leuten. Das war ein extremes Erlebnis, das ich niemandem wünsche. Ich hätte das nicht machen sollen.
Jean-Marie Annoni: Der Arzt hätten Ihnen abraten müssen!
Sebastian Schief: Das hat er auch. Auf ihn lasse ich nichts kommen! Mein Arzt und Chirurg, Claudio Pollo war und ist immer sehr transparent. Ich hatte ihn um seine Meinung gebeten. Ich wollte wissen, ob es denkbar ist, dass ich nach der OP am 17. August schon am 9. Oktober einen wichtigen Vortrag halten kann. Er hat gesagt, es sei möglich, aber es gebe auch Grenzen des Machbaren.
Wieso haben Sie den Vortrag schliesslich gehalten?
Sebastian Schief: Ich hatte mich schon lange vor dem epileptischen Anfall für die Stelle beworben, war mittlerweile unter den letzten fünf. Sollte ich das jetzt sausen lassen? Man hat mir auch zu verstehen gegeben, dass die Sache gelaufen ist, wenn ich nicht antrete. Da musste ich entscheiden. Die Belastung war extrem, der Stress hat mich sehr mitgenommen. Dem war ich nicht gewachsen.
Jean-Marie Annoni: Nach einer Hirnoperation fühlen sich die Patientinnen und Patienten häufig schneller wieder zu 100 Prozent fit, als sie es tatsächlich sind. Wenn man mit ihnen beispielsweise Tests macht, dann zeigt sich vielfach, dass das Hirn zwar gut funktioniert, aber halt doch noch nicht ganz so wie vorher.
Sebastian Schief: Absolut. Ich musste mich auch einem neuropsychologischen Test unterziehen. Die gute Nachricht: Mein Hirn funktionierte gut. Die schlechtere Nachricht: Figuratives Sehen war schwierig. Ich musste Kärtchen anschauen mit Dreiecken, Kreisen und ähnlichen Figuren. Etwa 15 Kärtchen. Die Bilder verschwammen buchstäblich vor meinen Augen. Irgendwann habe ich versucht, mir nur noch vier Bilder zu merken. Keine Chance. Beim vierten Bild war das zweite schon wieder weg. Das war erschütternd.
Das Hirn muss sich nach einer Operation zuerst erholen.
Jean-Marie Annoni: Wenn sie beispielsweise sprechen, kommen verschiedene Hirnareale zum Einsatz. Wenn nun ein Areal weniger gut funktioniert, dann braucht das Hirn mehr Energie, um diese temporäre Reduktion zu kompensieren. Es braucht für sehr viele Aktivitäten einfach mehr Energie.
Sebastian Schief: Das ist eindeutig. Ich habe gelegentlich Wortfindungsprobleme. Die Mehrsprachigkeit hilft da auch nicht. Ich bin auch vergesslicher geworden. Rein technisch ist es ja so, dass der operierte Teil des Gehirns vernarbt ist und da auch noch Blut drin ist. Das muss sich erholen und hat entsprechend Einfluss auf die Gehirntätigkeit. Deshalb muss ich mich schonen. Alles kostet viel mehr Kraft.
Auch wenn ein Gehirntumor grosszügig entfernt wird: Es bleibt das Risiko, dass sich ein paar Zellen davon bereits abgesetzt haben könnten.
Jean-Marie Annoni: Die Ärzte sagen nie: C’est fini. Man spricht nach zwei Jahren von einer Remission, nach fünf Jahre von einer Heilung. Aber das ist mehr ein Konsensus, als die volle Wahrheit.
Curzio Rüegg: Es gibt gutartige Tumore, die bleiben begrenzt. Gewisse darunter werden nie bösartig. Unter den bösartigen Tumoren bleiben gewisse anfänglich auch begrenzt – und plötzlich werden sie invasiv. Dieser Übergang ist in der Forschung noch nicht klar. Wann und warum tritt er ein? Im Falle von Darm- oder Brustkrebs beispielsweise bleiben die bösartigen Tumorzellen anfänglich noch innerhalb des Epithelgewebes. Verlassen sie diese Umgebung, steigt das Risiko, dass es auch nach einer operativen Entfernung einen Rückfall gibt und zu neuen Tumoren kommt. Nur: Im Hirn gibt es kein Epithelgewebe, die Tumore sind nicht deutlich abgekapselt. Der Übergang vom Tumor zum Gehirn ist fliessend. Deshalb versuchen Chirurginnen und Chirurgen häufig, zusätzlich zum Tumor noch etwas Marge herauszuschneiden.
Wie belastend ist es für Sie, Herr Schief, dass Sie sich über die nächsten Jahre regelmässig untersuchen lassen müssen?
Sebastian Schief: Ich bin froh, dass man mir nicht vormacht, es sei jetzt alles vorbei und ausgestanden. Noch bin ich weit davon entfernt, meiner Heilung sicher zu sein. Ich bin besorgt, manchmal sogar sehr. Aber ich bin nicht mehr paralysiert vor Angst. Allerdings versuche ich häufig zu interpretieren, was meinem Gegenüber gerade durch den Kopf gehen könnte. Ich frage mich, ob die Leute denken: «Der Tumor kommt eh zurück.» Auch nach der OP, als das Resultat noch ausstehend war, habe ich ständig versucht, zwischen den Zeilen meiner Medizinerinnen und Mediziner zu lesen.
Sebastian Schief hat eine Diagnose erhalten, die sein Leben verändert – ja buchstäblich auf den Kopf gestellt – hat. Was raten Sie ihm?
Jean-Marie Annoni: Sie machen das sehr gut. Das Bewusstwerden, dass Sie auf dem Weg der Besserung sind, ist wichtig. Auch der Vorsatz, sich zu schonen, auf sich zu achten, ist gut. Ich denke es ist wichtig, auch eine Art persönliche Arbeit zu machen. Mit Hilfe von aussen, psychologischer Arbeit, sogar einer Wanderung nach Saint-Jacques-de-Compostelle… Es ist eine chronische Krankheit und die braucht medizinische Betreuung. Aber daneben gibt es eben auch die «Selbstbetreuung». Die Leute haben häufig Angst, einen anderen Weg dazu zu nehmen.
Curzio Rüegg: Zuerst einmal möchte ich meinen Respekt ausdrücken: Es braucht Mut, hier darüber zu sprechen. Eine Krankheit stellt uns und unser Leben in Frage. Machen Sie in Ihrem Leben, was Ihnen guttut. Ich glaube fest daran, dass das hilft. Gönnen Sie sich den Luxus, die Dinge, die Ihnen gut tun von jenen zu trennen, die Sie belasten. Eigentlich sollte das Leben ja grundsätzlich so sein. So eine Situation ist vielleicht auch eine Chance, das Beste zu erleben. Sich auf das Wesentliche zu konzentrieren. Se faire du bien. Ein Spaziergang, schöne Worte, Familie und Freunde.
Sebastian Schief: Das ist die Lehre, die ich daraus ziehe. Was kann ich, was will ich? Das muss ich für mich definieren. Das konnte ich noch nie gut. Jetzt denke ich jeden Tag darüber nach, was ich machen kann und worauf ich verzichten sollte. Damit jeder Tag ein guter Tag wird.
 Unser Experte Sebastian Schief hat in München Soziologie, Ökonomie und Psychologie studiert. Seit 2005 ist er an der Unifr tätig, zuerst als Oberassistent, seit 2008 als Lehr- und Forschungsrat am Departement für Sozialarbeit, Sozialpolitik und globale Entwicklung. Er forscht in den Bereichen Arbeitsmarkt, Arbeitszeit, industrielle Beziehungen, Arbeitsorganisation, Organisations- und Wirtschaftssoziologie, Prekarisierung, Sozialpolitik und Globalisierung.
Unser Experte Sebastian Schief hat in München Soziologie, Ökonomie und Psychologie studiert. Seit 2005 ist er an der Unifr tätig, zuerst als Oberassistent, seit 2008 als Lehr- und Forschungsrat am Departement für Sozialarbeit, Sozialpolitik und globale Entwicklung. Er forscht in den Bereichen Arbeitsmarkt, Arbeitszeit, industrielle Beziehungen, Arbeitsorganisation, Organisations- und Wirtschaftssoziologie, Prekarisierung, Sozialpolitik und Globalisierung.
 Unser Experte Curzio Rüegg studierte Medizin, Immunologie, Zell- und Molekularbiologie in Basel, Zürich und San Francisco. Seit 2010 ist Curzio Rüegg Professor am Lehrstuhl für Pathologie der Unifr und forscht in den Bereichen Metastasierung, Therapieresistenz und Biomarker bei Brustkrebs.
Unser Experte Curzio Rüegg studierte Medizin, Immunologie, Zell- und Molekularbiologie in Basel, Zürich und San Francisco. Seit 2010 ist Curzio Rüegg Professor am Lehrstuhl für Pathologie der Unifr und forscht in den Bereichen Metastasierung, Therapieresistenz und Biomarker bei Brustkrebs.
 Unser Experte Jean-Marie Annoni hat sich nach dem Medizinstudium in Genf auf Neurologie, Verhaltensneurologie und Neurowissenschaften spezialisiert. Seit 2010 ist er als Professor für Neurologie an der Unifr und als Neurologe am HFR tätig. Seit 2018 ist er Co-Leiter der Abteilung für Neurologie am HFR. Seine Forschung befasst sich mit Gedächtnis- und Sprachstörungen, degenerativen Erkrankungen und Kopfschmerzen.
Unser Experte Jean-Marie Annoni hat sich nach dem Medizinstudium in Genf auf Neurologie, Verhaltensneurologie und Neurowissenschaften spezialisiert. Seit 2010 ist er als Professor für Neurologie an der Unifr und als Neurologe am HFR tätig. Seit 2018 ist er Co-Leiter der Abteilung für Neurologie am HFR. Seine Forschung befasst sich mit Gedächtnis- und Sprachstörungen, degenerativen Erkrankungen und Kopfschmerzen.
